Hoy os traemos dos casos de cirugía en los cuales
encontramos un elemento común. Cada cirugía tenía distintas técnicas a realizar
y objetivos a conseguir, pero en común tenían la necesidad de realizar una
limpieza en una articulación metatarsofalángica mediante cirugía abierta. Dicha
articulación presentaba crepitación, falta de movilidad y dolor a la misma, así
como aspecto indefinido en las radiografías. Por ello en ambas se optó por
realizar cirugía abierta para inspeccionar la articulación y valorar si aún era
viable.
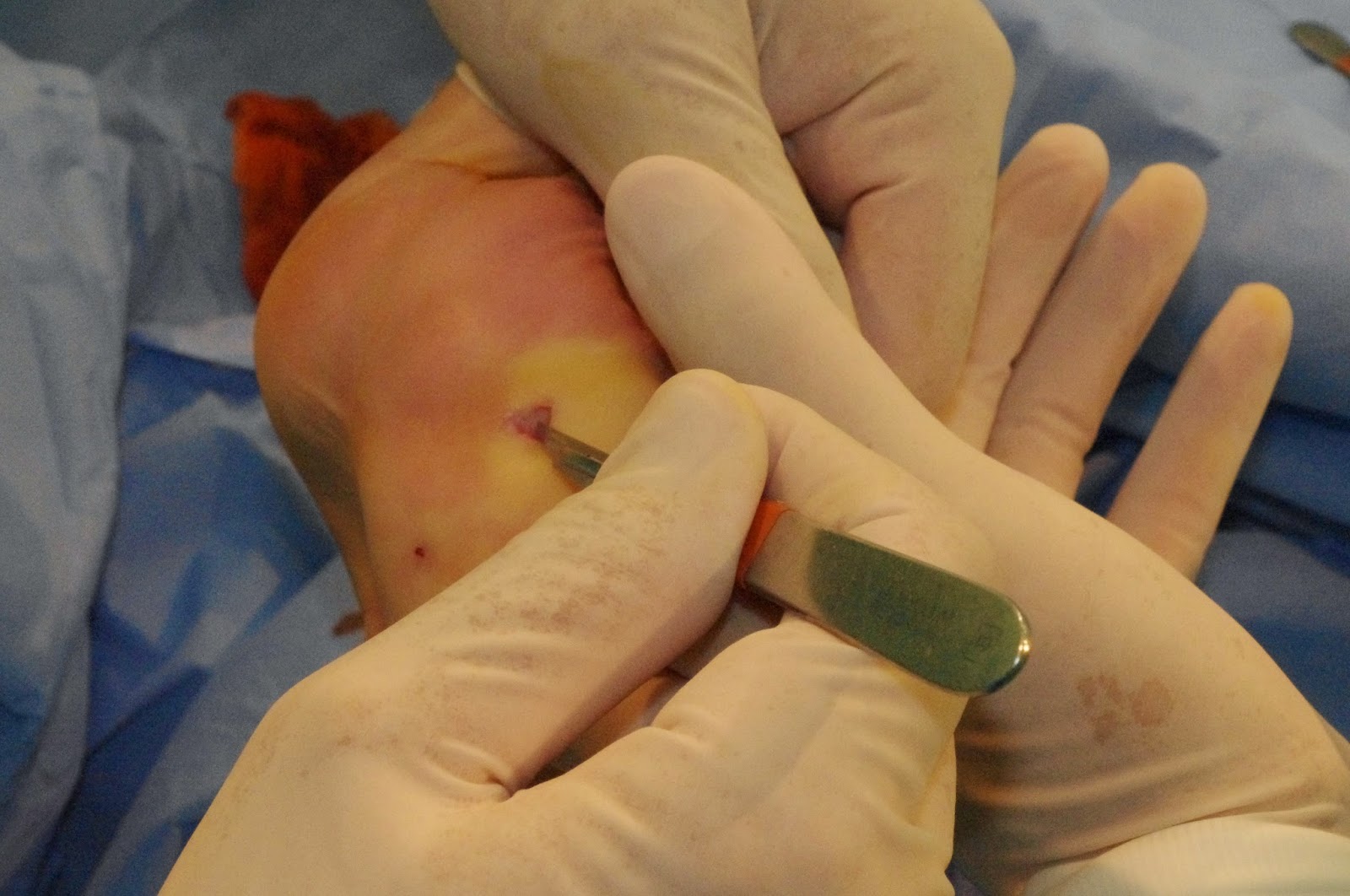
Este es el primer caso. Mujer de 59 años. Acudía no sólo por el dolor presente en 3ª
AMTF sino también por HAV y metatarsalgia central.
Una vez sedada, anestesiada y con la isquemia pertinente,
procedemos a la apertura de la articulación, longitudinal al metatarsiano,
abriendo en un primer momento la piel y plano profundo y después la cápsula.
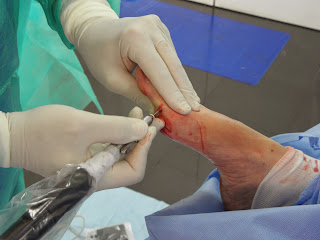
Al disecar planos nos encontramos con dos cuerpos libres o
ratones articulares. Macorscópicamente una vez extraídos corresponden con
fragmentos del cóndilo que se fracturaron totalmente de la articulación,
quedando como cuerpos libres en la misma y generando el dolor.
Sorprendentemente, una vez extraídos los mismos, nisiquiera fue necesaria
realizar una limpieza de la articulación como se planeaba previamente, ya que
el cartílago articular era totalmente funcional y la movilidad era perfecta.
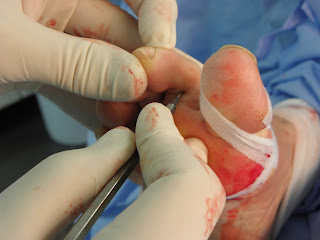
Posteriormente se porcedió a suturar por planos y una vez terminado el
procedimiento de cirugía abierta se liberó la isquemia y se realizaron el resto
de procedimientos mediante cirugía MIS.
Aquí las fotos del caso:
En el segundo caso nos encontramos con una mujer de 65 años,
también con dolor en Hallux y metatarsalgia central, aparte de dolor,
crepitación y falta de movilidad en 2ª AMTF. En este caso también proyectamos
una artrotomía exploratoria de la articulación. Una vez sedada, anestesiada y
con la correspondiente isquemia, abrimos la articulación por planos y volvemos
a encontrar un cuerpo libre en la articulación, correspondiente a un fragmento
del cartílago articular. Una vez extraído la movilidad y la crepitación
mejoran, pero a diferencia del primer caso no lo hacen totalmente, de manera
que es necesario remodelar la cabeza metatarsal mediante pinza gubia y motor de
MIS. Posteriormente a la remodelación de la cabeza se realiza una osteotomía
metatarsal (técnica de MIS pero que aprovechamos para hacer por abierta) y
suturamos por planos con hilo reabsorbible. Posteriormente se realizaron el
resto de intervenciones por cirugía MIS una vez liberada la isquemia.
Aquí las fotos del caso: